Narval CC:n kliininen tutkimus
ORCADES-tutkimuksen tarkoituksena oli arvioida Narval CC -uniapneakiskon tehokkuutta ja potilaiden hoitoon sitoutumista. Tässä laajassa monikeskustutkimuksessa tarkkailtiin 369 potilasta, jotka sairastivat obstruktiivista uniapnea-hypopneasyndroomaa (OSAHS) ja joita hoidettiin yksilöllisesti muotoillulla uniapneakiskolla 5 vuoden ajan1. Potilaista 158 (43 % tutkimukseen osallistujista) sairasti vaikeaa OSAH-syndroomaa, (apnea-hypopneaindeksi, AHI > 30).
ORCADES-tutkimuksen tarkoituksena on ollut antaa selkeää kliinistä näyttöä Narval CC -uniapneakiskon käytön eduista kuorsauksen ja OSAH-syndrooman hoidossa yleisenä käytäntönä. ORCADES-tutkimuksen 3–6 kuukauden tulokset julkaistiin Sleep Medicine Journal -julkaisussa vuona 2015; 2 vuoden tulokset esitettiin ERS-kongressissa syyskuussa 2016 ja julkaistiin Sleep Medicine Journal -julkaisussa vuonna 2019.
ORCADES-tutkimuksen 3 kuukauden analyysissä2 tarkasteltiin Narval CC -uniapneakiskon valmistusprosessin eroja: kokonaisotoksen 312:ta potilasta hoidettiin Narval CC -uniapneakiskoilla, joiden valmistusprosessissa käytetään tietokoneavusteinen suunnittelua ja valmistusta (CAD/CAM), ja 57.ää potilasta perinteisellä menetelmällä valmistetulla Narval CC -uniapneakiskolla (ei-CAD/CAM). Tämä mahdollisti alaryhmäanalyysin tekemisen.
Tehokkuus AHI:n ja oireiden vähentämisessä1,3
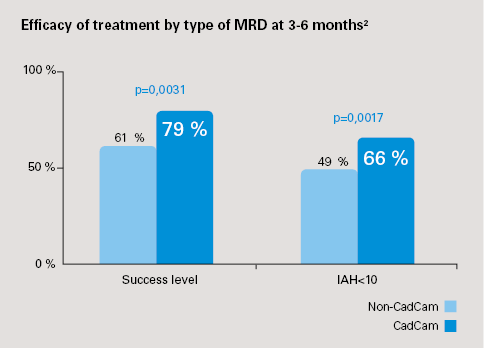
Tehokkuus AHI:n suhteen:1-3
CAD/CAM-prosessilla valmistettu Narval CC -uniapneakisko laski AHI-arvoa tehokkaammin kuin ei-CAD/CAM-uniapneakisko riippumatta OSAH-syndrooman vaikeusasteesta aloitusvaiheessa.
- Narval CC CAD/CAM -uniapneakiskon onnistumisaste (AHI:n laskeminen alkuperäisestä ≥ 50 %): 79 % (CI 95 %: 74–83 %) riippumatta obstruktiivisen OSAH-syndrooman vaikeusasteesta aloitusvaiheessa; ei-CAD/CAM-uniapneakisko: 61 % (CI 95 %: 47–72 %); p = 0,0031
- Täydellinen vaste (AHI < 10): CAD/CAM Narval CC: 66 % (CI 95 %: 61–72 %) vs. ei-CAD/CAM: 49 % (CI 95 %: 36–62 %); p = 0,017
- Hoidon onnistumisen todennäköisyys oli 3-kertainen Narval CC CAD/CAM -uniapneakiskoilla ei-CAD/CAM-kiskoihin verrattuna (OR = 3,0; p = 0,0035)
Kahden vuoden jälkeen Narval CC:n tehokkuus AHI:n laskemisessa säilyi suurimmassa osassa tapauksia.3
- Täydellinen vaste (AHI < 10) = 56 prosentilla OSAHS-potilaista
- laskeminen < 15 (suoja sydän- ja verisuonitautien riskiltä)
– 84 prosentilla keskivaikeaa OSAH-syndroomaa sairastavista (potilailla, joiden AHI oli 15–30 ensimmäisellä käynnillä mukaanoton jälkeen);
– 53 prosentilla vaikeaa OSAH-syndroomaa sairastavista (potilailla, joiden AHI > 30 ensimmäisellä käynnillä mukaanoton jälkeen);
– 70 prosentilla potilaista 3–6 kuukauden kohdalla saavutettu AHI säilyi tai parani.
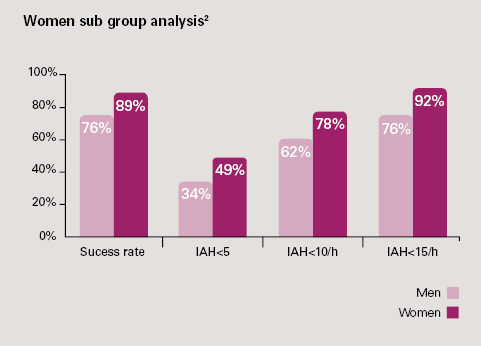
Tehokkuus alaryhmissä:
- Vaikeaa OSAH-syndroomaa sairastavista potilaista (AHI > 30 mukaan otettaessa): 61 % saavutti AHI < 15 kolmen kuukauden seurannan aikana 1, ja 53 %:lla potilaista AHI oli edelleen alle 153 kahden vuoden hoidon jälkeen.
- Naisilla: Lähtötason OSA:n vaikeusasteesta riippumatta tehokkuus oli kolmen kuukauden seurannassa parempi kuin miehillä.4
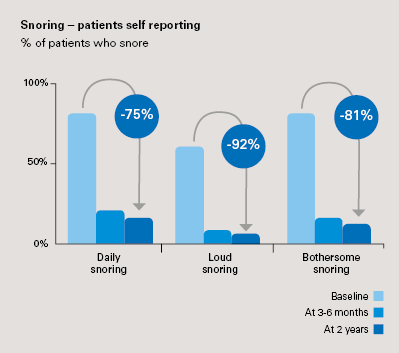
Tehokkuus oireiden suhteen:1,3
- Merkittävä vaikutus kuorsaukseen
- Potilaista yli 80 % ilmoitti häiritsevän kuorsauksen loppuneen 3 kuukauden jälkeen, ja tulos säilyi ennallaan 2 vuoden jälkeen (p < 0,0001).
- Objektiiviset PSG:llä mitatut tiedot 2 vuoden jälkeen osoittivat kuorsauksen vähentyneen 75 % (p < 0,0001).
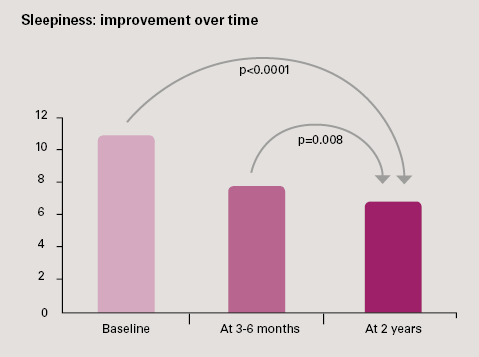
- Uneliaisuuden väheneminen: parani myös ajan mittaan. Epworth-pisteissä 3,4 pisteen lasku (p < 0,0001). 62 % potilaista, joiden aloitusvaiheen Epworth-pisteet olivat > 10, eivät enää olleet uneliaita 2 vuoden seurannan jälkeen.
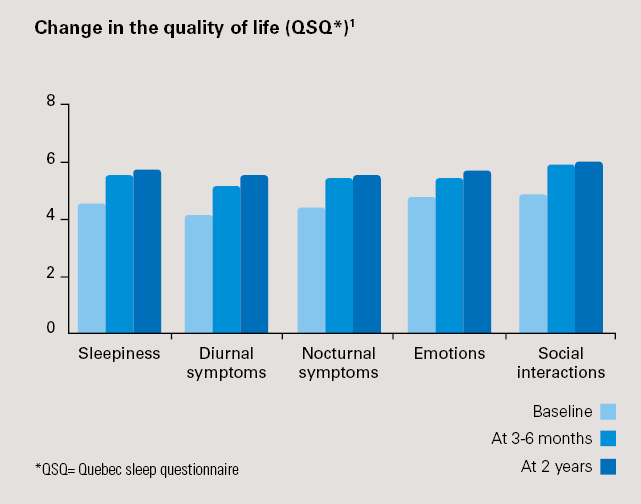
- Merkittävä elämänlaadun paraneminen: +24 %:n koheneminen Quebec-unikyselyssä (p < 0,0001) 3 kuukauden jälkeen, paraneminen jatkui 2 vuoden jälkeen: +29 %:n koheneminen Quebec-unikyselyssä 2 vuoden jälkeen (p < 0,0001).
* QSQ = Quebec Sleep Questionnaire
3 kuukauden jälkeen havaittiin libido-ongelmien katoaminen 81 %:lla niistä kärsivillä potilailla.2
Erinomainen hoitoon sitoutuminen ja hoidon siedettävyys ajan mittaan1,2,3
- 85 % potilaista käytti uniapneakiskoa joka yö vielä 2 vuoden jälkeen.
- 2 vuoden jälkeen hoitoon sitoutuminen oli 6,7 tuntia/yö ja 6,7 yötä/viikko (unen keston keskiarvo oli tutkimuksessa 7 tuntia).
- Vain 8 % potilaista lopetti hoidon haittatapahtumien ja/tai heikon siedettävyyden vuoksi 3 kuukauden jälkeen 1. Tulos säilyi muuttumattomana 2 vuoden jälkeen, sillä suurin osa haittavaikutuksista häviää ensimmäisten hoitoviikkojen aikana3.
Tavallisimmat haittavaikutukset olivat lieviä ja ohimeneviä.

Uniapneakiskon kliininen tutkimus
Uniapneakiskojen tehokkuutta obstruktiivisen uniapnean ja kuorsauksen hoidossa ja potilaiden hoitoon sitoutumista osoittavien kliinisten tutkimusten määrä lisääntyy yhä enenevässä määrin. Uniapneakiskot parantavat potilaan hoitoon sitoutumista ja elämänlaatua sekä vähentävät kuorsausta ja laskevat apnoea-hypopneaindeksiä (AHI).
Viitteet:
- Vecchierini MF & al. A custom-made mandibular repositioning device for obstructive sleep apnoea-hypopnoea syndrome: the ORCADES study. Sleep Med. 2016 Mar;19:131-40. doi: 10.1016.
- Vecchierini MF & al. Impact of a custom-made mandibular repositioning device on blood pressure in obstructive sleep apnea patients noncompliant with continuous positive airway pressure. Abstract supplement. Sleep, 2015;(38).
- Attali V & al (for Orcades Study Investigators). Two year follow-up results of ORCADES study: Long-term mandibular repositioning device (MRD) therapy in patients treated for obstructive sleep apnea (OSA) – European Respiratory Journal 01 September 2016; Volume 48, issue suppl 60.
- Vecchierini MF & al (for Orcades Study investigators). Gender-specific efficacy of Mandibular Repositioning Device (MRD) therapy in obstructive sleep apnea (OSA) patients. Subgroup analysis of ORCADES study data. 2016 JSR 25 (Suppl. 1),5–377.




